夜間の筋けいれんと血管老化の関係性・高齢者向けセルフケア指針
夜間筋けいれんの臨床背景と血管老化の関連性
夜間に足がつる現象(医学的には「筋けいれん」または「こむら返り」)は、65歳以上の高齢者層で発症率が高いことが報告されている。特に70代以降では、単なる運動疲労ではなく、血管の老化による末梢血流低下が主要因として指摘されている(厚生労働省「健康寿命延伸に向けた生活習慣改善指針」参照)。
加齢に伴う動脈硬化進行により、足先までの血液循環が阻害されると、筋肉が酸素不足(虚血状態)に陥りやすくなる。同時に、就寝中の不感蒸泄により血液濃度が上昇し、流動性がさらに低下することが観測されている。厚生労働省が公表した「高齢者の特性を踏まえた保健事業ガイドライン」では、後期高齢者を対象とした血管リスク指標の定期的な確認が強調されており、夜間筋けいれんはこうした血管機能低下の初期警告信号と位置づけられている。
筋けいれんの多因子メカニズムと自宅評価チェック
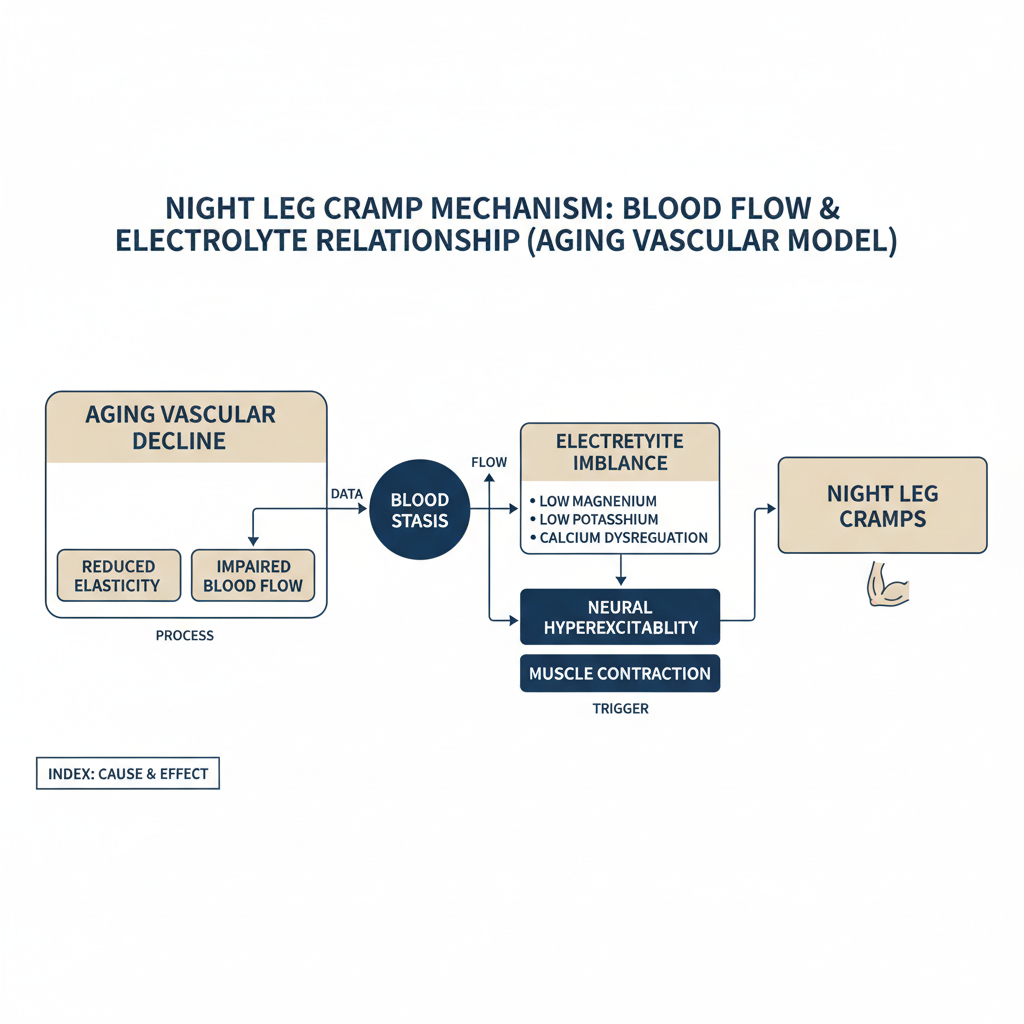
足がつる現象は単一原因ではなく、以下の複合的要因によって引き起こされる。
| 病態因子 | 観測される臨床的変化 | セルフケア対応例 |
|---|---|---|
| 末梢血流低下(動脈硬化) | 足先の皮膚温が低い、冷感の訴え増加 | 足首回し・ふくらはぎポンプ運動 |
| 電解質(ミネラル)バランス崩壊 | カルシウム・マグネシウム・カリウムの不足 | 豆腐・ごま・バナナ・小魚の意識的摂取 |
| 夜間脱水・血液濃度上昇 | 就寝中の不感蒸泄(汗や呼吸での水分喪失)増加 | 就寝前150~200mlの常温水補給 |
| 末梢神経伝達遅延 | 神経と筋肉の信号伝達時間延長(特に気温低下時) | 就寝時の足元保温(靴下・湯たんぽ) |
特に注視すべき点として、日中の足先冷感、利尿薬や降圧薬の服用中、腎機能低下の既往がある場合は、単純なセルフケアでは対応しきれない可能性がある。以下のチェックリストにより、自宅での対応可能性を初期判定できる。
セルフチェック項目(以下に3項目以上当てはまる場合は医師への相談を推奨)
- 週3回以上、夜間に足がつる
- 日中も足がつる、またはしびれが出ている
- 足先の冷感が強く、色が悪い感じがする
- 利尿薬・降圧薬・コレステロール低下薬を複数服用中
- 腎臓病、糖尿病の既往がある
実証的血流改善ケア・寝る前5分ルーティンと環境整備

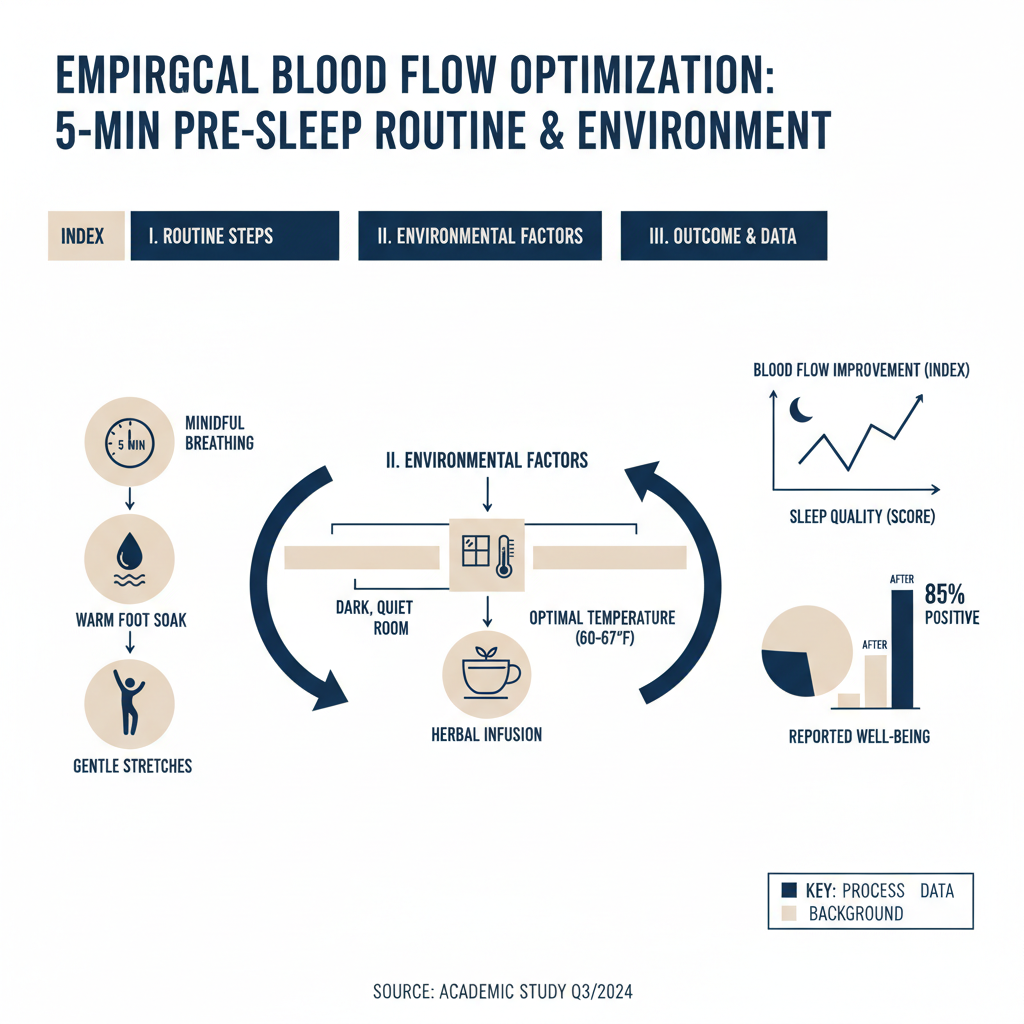
厚生労働省の介護予防事業ガイドラインでも推奨されるふくらはぎのポンプ運動は、下肢静脈還流を促進し、就寝中の血液循環を改善する。実施に際しては、転倒リスク回避のため安定した場所での実施が必須である。
①ふくらはぎポンプストレッチ(各10回、朝夜2回実施推奨):椅子に座り、かかとを床に固定したまま、つま先を上下に動かす。この動作により、足関節周囲の筋肉が収縮・弛緩を繰り返し、足先から心臓への血液送出を補助する。継続実施により血流速度の改善が観測されている。
②足首回し運動(各方向10~15回):足首を大きくゆっくり回転させ、周囲の筋肉を活性化させる。特に足関節周囲の毛細血管網を刺激し、末梢血流改善に寄与する。
③仰臥位でのふくらはぎ伸張(15~20秒キープ、就寝直前が効果的):タオルを足裏にかけ、かかとを天井方向へ押し出すストレッチ。筋肉温度が上昇した入浴直後に実施すると、無理なく関節可動域拡大が期待される。就寝前の実施が、夜間の筋けいれん発症率低下と相関すると報告されている。
④入浴中の足首運動:38~40℃の湯に15~20分浸かった状態での足首回しは、温熱効果により筋肉の伸張性が向上し、ストレッチの効果が増幅される。
実施上の注意事項:強い痛みやしびれが出現する場合は、無理に続けず直ちに中止し医療機関に相談すること。特に糖尿病合併例では、神経障害により痛覚が低下している可能性があり、過度なストレッチは組織損傷につながるリスクがある。
並行して、寝室環境の最適化も重要である。厚生労働省の「睡眠と健康ガイド」では、室温18~22℃、湿度50~60%が良好な睡眠環境として推奨されている。乾燥環境では不感蒸泄が増加し、血液濃度が上昇しやすくなる。エアコン使用時は加湿器の併用により、就寝中の脱水進行を抑制できると報告されている。
血管リスク評価と公的制度の活用・Q&A
Q:セルフケアだけで改善が見込めない場合、どのような検査が必要か。
A:夜間筋けいれんが持続する場合、以下の検査が推奨される。後期高齢者医療広域連合が実施する「後期高齢者健康診査」では、血圧・血糖・脂質などの基本的な血管リスク指標を無料または低額で確認できる。症状が続く場合は、かかりつけ医への相談により、末梢動脈疾患(PAD)スクリーニング(足関節上腕血圧比測定)や神経伝導速度検査の紹介につながる可能性がある。特に日中のしびれ感や冷感を伴う場合は、糖尿病性神経障害や脊柱管狭窄症の除外診断が必要である。
Q:利尿薬や降圧薬服用中の場合、どのような対応が必要か。
A:こうした薬剤は電解質喪失を加速させるため、主治医への報告が必須である。特にループ利尿薬(フロセミドなど)を服用している場合、カリウム・マグネシウムの喪失が著明となり、筋けいれん発症リスクが高まると報告されている。薬剤調整の検討、または電解質検査(血清カリウム、マグネシウム)を含めた定期的なモニタリングが重要である。自己判断で減塩食や水分制限を加えることは避けるべき。
| 症状パターン | 推奨される診療科 | 公的制度との連携 |
|---|---|---|
| 夜間のみ・セルフケア反応あり | 内科(かかりつけ医) | 後期高齢者健康診査で基本確認 |
| 日中のしびれ・痛みを伴う | 循環器内科・神経内科 | 地域包括支援センター経由でリハビリ紹介 |
| 薬剤に関連している疑い | 内科・薬剤師による薬学的検証 | かかりつけ薬局での相談記録活用 |
厚生労働省が拡充した「介護予防・日常生活支援総合事業」では、転倒予防や血流改善を目的とした体操教室やリハビリ型デイサービスが各自治体で展開されている。これらは要介護認定を受けていない65歳以上の自立高齢者を対象に、低額または無料で利用できる。地域包括支援センターに問い合わせることで、お住まいの地域の利用可能なプログラムを把握できる。
参考・公式情報:厚生労働省 公式サイト(mhlw.go.jp)で制度・統計・公的情報の最新版をご確認ください。本記事は一般的な情報提供を目的とし、個別の医学的・法的判断は医療・行政等の専門機関へのご相談を推奨します。
おわりに
血管老化は加齢とともに進行する変化だが、その速度や症状の現れ方には個人差がある。夜間筋けいれんは血流・電解質・神経機能という複数の生理系統の変化が重なって生じる現象であり、ストレッチだけでなく、水分補給や環境整備といった多角的なアプローチが有効とされている。セルフケアで改善しない場合の判定基準として、この記事で挙げたチェック項目を参考に、医療機関への相談時期を見極めることが助けになる。後期高齢者健康診査や介護予防事業といった公的制度を積極的に活用することも、日常的な健康管理の一助となる。



